癌が最初に転移するリンパ節を見つける「センチネルリンパ節シンチ」の仕組みと役割を紹介します。
癌の治療とセンチネルリンパ節検査
癌の転移と治療方針
もし癌が見つかったら、発生源はどこなのか?やどんな種類の癌なのか、どのくらい広がっているのかを検査します。
それに加えて、転移をしていないかを調べます。
ある場所でできた癌の一部が血管、リンパ管、腸管などを伝って全身に広がっていく現象
一度広がってしまうと最初にできた癌だけでなく、転移した癌の治療も行わなければなりません。
そのため、転移しているかどうかで治療の仕方が大きく変わります。
癌の種類と転移の仕方
癌が転移するしくみは、癌の種類や発生場所によって違います。
肺や肝臓はもともと血流が多いため、肺癌や肝臓癌は血流にのって全身に広がっていきます。(血行性転移)
腸管にできる大腸がんは腸管内を広がり、脳にできる神経神経膠腫は、脊髄液の流れにのって広がっていきます。(播種性転移)
乳がんや皮膚がんは、体内の水分に混じってリンパにとりこまれます。そして、リンパ管を通って広がっていきます。(リンパ管行性転移)
メラノーマ(悪性黒色腫)や乳がんなどで多い転移の経路です。
リンパ管行性転移を起こす癌の手術では、手術中にセンチネルリンパ節生検が行われます。
手術中にリンパ節の一部を切り取って、病理検査を行います。顕微鏡でがん細胞を見ることで、リンパ節に転移しているのか?どんなタイプの癌なのかを調べます。
リンパ節の役割
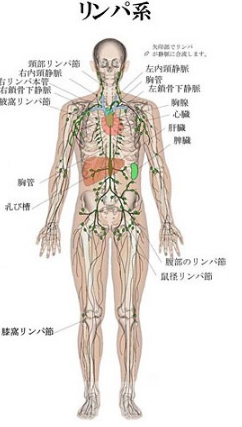
リンパ管は全身に張り巡らされた管です。主に老廃物の回収と水分の回収を行っています。1日で2~4リットルのリンパ液が体を循環しています。
そのためリンパの流れが悪くなると、水分の回収が遅れむくみの原因となります。
だから、足がむくんだらリンパ管マッサージするんだね。
リンパ管の途中にリンパ節がありフィルターのような役目をしています。
- 回収された老廃物や細菌をろ過します。
- フィルターで捕まえた細菌やウィルスは、リンパ節にいる白血球やリンパ球などが攻撃して殺菌します。
センチネルリンパ節
体にはいくつかのリンパ節がありますが、癌の細胞がリンパの流れにのって最初に到達するリンパ節をセンチネルリンパ節といいます。
じゃあ、癌ができた場所によってセンチネルリンパ節も違うんだね。
リンパ節では癌細胞も倒せるの?
リンパ節では、細菌やウィルス、がん細胞を捕まえて攻撃しています。しかし癌細胞は、とても強くて増殖の速い細胞です。
白血球やリンパ球の働きなどを弱くする仕組みももっているため、負けてしまうこともあります。
そうなるとリンパ節はがん細胞にのっとられてしまい、どんどん増えていきます。
この状態がリンパ節転移です。
リンパ節転移してしまうと、そこからどんどんがん細胞が送り出されていきます。
そして、その先のリンパ管に到達してさらに転移を起こします。リンパ管は最終的に血管に流れ込みますので全身にがん細胞が広がっていきます。
リンパ節がやられると、がん細胞以外の細菌からも体を守れないため、免疫力が落ちて感染症にかかりやすくなります。
センチネルリンパ節シンチはどんな検査なんですか?
癌とリンパ節の除去(郭清)
従来はリンパ管行性転移を起こす、乳がん、皮膚がん(メラノーマ)、子宮頸がんなどの手術では、癌の切除とともに近くのリンパ節をすべて取り除いていました(リンパ 郭清)
リンパ節に転移があった場合、転移が広がるのを防ぐためです。
リンパ節の転移がなくてもとっちゃうの?
リンパ節は、体にたくさんあります。そのリンパ節すべてを探し出し、転移があるのか調べるのは不可能です。
そのため、従来は近くのリンパ節はすべて取り除かれていました。
リンパ節を取ってしまっても大丈夫なの??
リンパ節を取り除くと周辺の水分や老廃物の回収ができなくなるため、むくみます。
例えば乳がんの手術で腋窩リンパ節をとってしまうと、むくみで腕がパンパンに腫れることがあります。神経を圧迫すると痛みや麻痺が起きることもあります。
それ以外にも、リンパ節がないことで細菌やウィルスへの抵抗力が弱くなります。
だから、できれば残しておいた方が、患者さんの生活の質(QOL)が上がります。
そこで、考えられたのがセンチネルリンパ節生検です。
センチネルリンパ節生検とは
手術中に皮膚を切開し、直接リンパ節を露出します。そしてリンパ節の一部を切除して、すぐに病理検査にまわします。
センチネルリンパ節の採取と病理診断をあわせてセンチネルリンパ節生検と呼びます。
がん細胞は、リンパ節で必ず捕まります。
がん細胞がリンパ液にといっしょに最初到達するセンチネルリンパ節に転移がなければ、その先にがん細胞は広がっていないと考えることができます。
センチネルリンパ節生検によるリンパ節切除の省略
過去のさまざまな研究で、従来のようにリンパ節をすべてとる除いた場合と、センチネルリンパ節に転移がなければリンパ節の切除を行わない場合で、予後(5年生存率)はかわらないことが証明されています。
そのため、もし転移がなければ、リンパ節を残すことが可能となります。
でも、センチネルリンパ節ってどこにあるかわからないんでしょ?
体のリンパの流れは複雑です。単純に癌の位置だけでは、どのリンパ節に流れていくかはわかりません。また、同じ所に複数のリンパ節があるため、どれがセンチネルリンパ節かはわかりません。
そこで、センチネルリンパ節シンチが行われます。
センチネルリンパ節シンチグラフィ
センチネルリンパ節シンチは、核医学検査のひとつです。
フチン酸やスズコロイドといったリンパ管に取り込まれる成分にテクネチウムという放射性核種を結合させたものです。
このような薬を放射性医薬品といいます。
まず最初に癌病変の周辺に放射性医薬品を注射します。
するとすぐに、水分と一緒にリンパ管に流れていきます。
そして、最初のリンパ節(センチネルリンパ節)に流れつきます。フチン酸やスズコロイドは、リンパ節のフィルターを通り抜けられない大きさであるため、必ずリンパ節につかまります。
そして、放射性医薬品はどんどんセンチネルリンパ節に集まっていきます。
ガンマカメラとセンチネルリンパ節の画像化
センチネルリンパ節にあつまった放射性医薬品からは微量の放射線がでています。
その放射線をガンマカメラと呼ばれる装置で画像化することができます。
ガンマカメラは核医学検査で使われる撮影装置です。
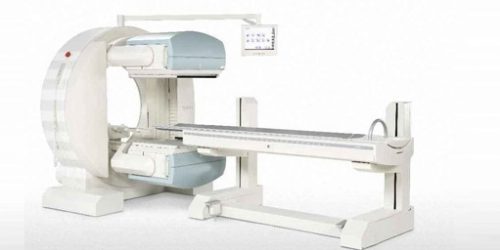
出典:SIEMENS 上下に2つあるのがディテクター。内部にシンチレータがある。
ディテクターと呼ばれる部分には、シンチレータと呼ばれる結晶があります。
シンチレータに放射線が当たると、小さな光を出します。その光はPMTという装置で増幅され電気信号に変換されます。
だから、シンチグラフィ(シンチレータ+グラフィ(写真))というんだね
電気信号をコンピュータで計算することで、どこから放射線が来たのか(どこに放射線医薬品があつまったのか)がわかります。
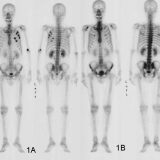
それを、画像にしたのがセンチネルリンパ節シンチグラフィです。
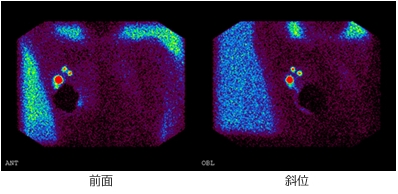
乳がん術前のセンチネルリンパ節シンチ。手術時の体位と同じにするため右腕を上げている。赤い3つの点がセンチネルリンパ節 出典:日本メジフィジックスHP
画像でセンチネルリンパ節の位置がわかるので、センチネルリンパ節生検のときに役立ちます。
それに加えてガンマプローブを使うこともあります。
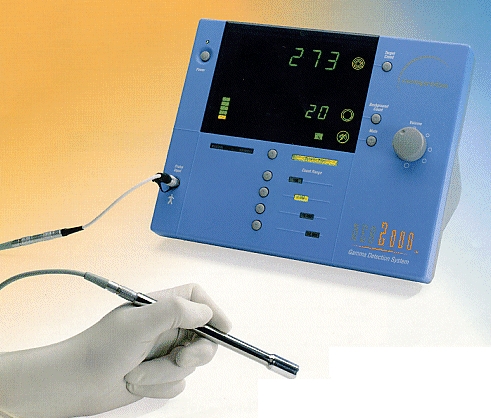
センチネルリンパ節に集まった放射性薬品からは放射線がでています。
皮膚の上からガンマプローブという先端に放射線を検出できる装置をつけたものを近づけると、どこから放射線がでているのかがわかります。
一番強いところがセンチネルリンパ節に集まった薬です。その部分の皮膚面に印をつけておくと、手術のときに切開する場所がわかりやすくなります。
画像に加えて、切開する皮膚の場所も決めることで、手術時の生検の位置決めに役立ちます。
そっかー、確実にセンチネルリンパ節の位置がわかるから生検に欠かせないんだね。
さらに、色素法も併用することがあります。
色素法によるセンチネルリンパ節の同定
センチネルリンパ節の同定には、センチネルリンパ節シンチ(RI法)とともに色素を使った色素法も行われます。
センチネルリンパ節シンチが術前に行われるのに対して、色素法は手術中に行われます。
リンパ管に取り込まれ、リンパ節を通過できない大きさの色素を使った検査です。手術中に行います。
RI法と同じように癌の病巣の近くに色素を注すると、色素は水分とともにリンパ管に取り込まれ、てリンパ節に到達します。
色素はセンチネルリンパ節を通り抜けることができないため、センチネルリンパ節に集まります。
色素は濃い色をしているので、リンパ節にも色がついて見えます。色素が集まっているところがセンチネルリンパ節になります。
もし、どのリンパ節に集まっているのかわからなければ、すべてのリンパ節を目視で確認しなければなりません。実際にすべてのリンパ節を目視するのは不可能です。
そこで、活躍するのがRI法による情報です。画像とプローブによってセンチネルリンパ節の正確な位置や数がわかっているので、皮膚切開が最低限で済みます。
RI法と色素法を併用することでより、少ない負担でセンチネルリンパ節の位置を特定することが可能になります。
あとは、手術中のそのリンパ節の組織を採取して、病理検査にまわすだけです。
不必要にリンパ節を取り除かなくてもいいので手術時間は短くなり、後遺症で手足がむくんだり免疫が落ちる心配も減ります。
まとめ
センチネルリンパ節シンチ検査は、安全に手術の範囲を減らすことができます。
また、患者さんの負担を減らし術後のQOL(生活の質)の向上に役立ちます。
現在は、リンパ管転移しやすい乳がんの術前や悪性黒色腫(メラノーマ)の術前検査として行われています。